- 分類:標靶治療
- 作者 陳駿逸醫師
- 點擊數:57554
Her2陰性高惡性轉移性乳癌
職場上和別人打好關係,得先從自己開始。在別人眼中,你是一個怎麼樣的人呢?在你走向別人之前,先讓自己成為一個容易親近或是讓人印象深刻、想要認識的人,千萬別讓自己成為別人眼中難搞的人。
而生活在一個團體,不論是公司、家庭、學校,團體中總有一些人很難相處,有的刁鑽古怪,有的口是心非,有的冷得像冰塊。甚至更白話的說,總是有難搞的人、或者是機車的人,讓你覺得很受不了。
那何種型態的乳癌是難搞且機車的呢?本文將以文字與影音為大家詳細介紹這個棘手的乳癌治療現況與最新策略。
( 一) 管腔A型轉移性乳癌 荷爾蒙治療所擅長 預後甚佳
在乳癌的治療上,由於疾病本身有高度的複雜性,而且生物行為往往因為個別基因突變的走向不同,讓乳癌圈圈裡宛若我們生活的團體,有著許多形形色色、不同特性的乳癌,醫學上稱之為”異質性”(heterogenousity)。有的乳癌類型處理上就很得心應手,而有的乳癌處理上卻是美其名稱之為極富挑戰性,貼切地說就是”非常難搞”的乳癌、或者是”機車的”乳癌,著實折煞了癌友與其醫護團隊,讓大家縱使疲於奔命,但治療成績卻不太理想。
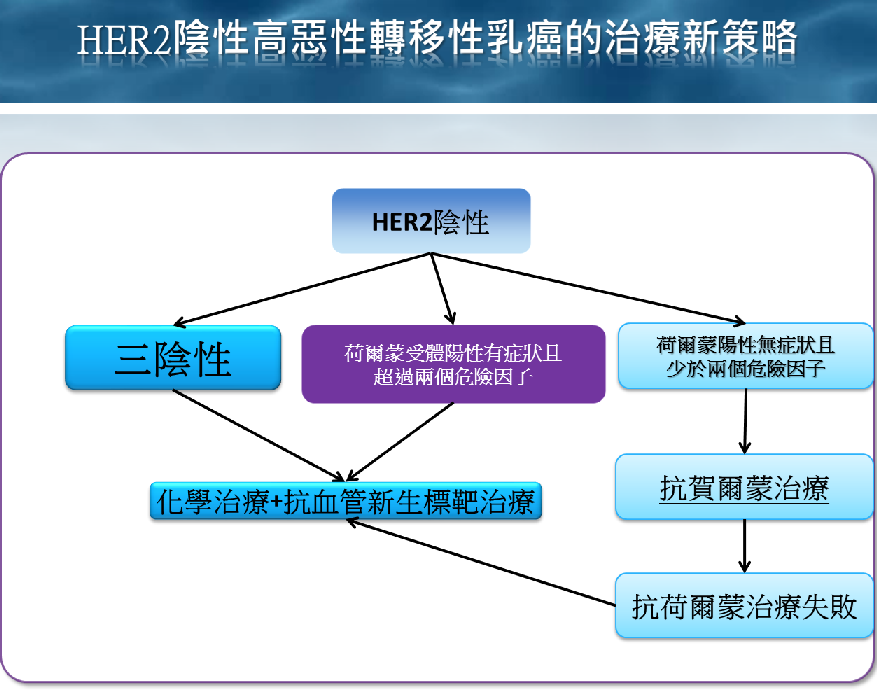
目前按乳癌細胞之是否有荷爾蒙受體及第二型人類表皮生長因子(HER2)受體的基因特徵,可以分為4大類亞型,分別為管腔A型、管腔B型、HER2過度表達型與三陰性型。
其中之一的管腔A型乳癌,病理特徵為雌激素受體(ER)與黃體素受體(PR)呈現陽性,HER2受體為陰性狀態,而且還有一項特徵,就是該類乳癌細胞之增生速度通常較為緩慢。以至於管腔A型乳癌一直是乳癌界的”好人好事”代表,處理上給予抗荷爾蒙治療即可有效控制病情,屬於臨床醫師處理上比較”得心應手”的乳癌類型。
72歲的劉女士,半年來一直有全身骨頭疼痛的困擾,但始終不明其緣由,後來確診為左側乳癌合併多處脊椎、肋骨與頭骨的轉移,而乳癌的組織型態為HER2陰性、雌激素受體(ER)與黃體素受體(PR)呈現陽性的狀態,為管腔A型乳癌。北部某家知名醫院的專家建議應該進行全身性化療,然而病患一聽到要做化療,於是就來個”腳底抹油”以對;最後幾經波折後,接受中部另一位醫師建議,使用芳香環酶抑制劑的口服抗荷爾蒙藥物,歷經治療一年餘,骨頭轉移病灶全然消失。
( 二) 標靶藥物改變HER2過度表達型乳癌的壞名聲
而另一類唸起來有些嗷口的” HER2過度表達型乳癌”,其情況如何呢?
HER2過度表達,或者稱為HER2陽性乳癌,其實就是乳癌細胞的HER2接受體過度表達,亦即是HER2受體數目過多,通常其數量比起正常乳房上皮細胞的HER2受體高出了100倍以上。HER2過度表達型乳癌,其實就是HER2受體表達極端異常,就好像是正常乳房上皮細胞其屋頂上原本只有一組”小耳朵(衛星天線)”,可以正常地收訊,不至於有收視資訊過多的錯亂,因為一次最多看一個節目;然而一旦變為HER2過度表達型的乳癌,它家的屋頂頓時間有了超過100組的”小耳朵”,每一套衛星天線都會各自地接收衛星影視的訊號,如此下來資訊不斷地送入,讓這類乳癌細胞高度錯亂,異乎其他類型乳癌,特別的愛生小孩,特別的愛跑去別人家來個鳩佔鵲巢(癌症的遠端轉移),特別容易復發,以及特別搞怪、不受拘束(對於傳統化療、荷爾蒙治療、放療皆易有抗藥性),所以HER2過度表達型乳癌絕對是乳癌界公認”最難搞” 的代表。過去醫療團隊遇到這廝,常常覺得像俚語所云:和尚划船,完全”無髮渡”,都沒辦法好好處理;甚至過去這類患者存活的情況是所有乳癌類型中最為糟糕的。
然而拜Slamon醫師的不屈不擾精神,西元1998年醫界終於有個標靶治療藥物賀癌平(trastuzumab,Herceptin)可以作為HER2過度表達型乳癌的決勝性武器,讓我們可以射穿HER2過度表達型乳癌的罩門,點破它們的死穴,合併的傳統化療、荷爾蒙治療更能協同發揮功效,讓過去”猖狂”的惡人,瞬間變成”軟腳蝦”。再加上其特異的單株抗體之藥理性質,可以順勢地召換體內的免疫大軍,一舉攻破HER2過度表達型乳癌細胞的鐵板一塊。智慧型手機不斷地推陳出新,更令人振奮的是,HER2標靶治療藥物更不遑多讓,也來個好還要再更好;其後的第二代標靶賀疾妥(pertuzumab,perjeta)、第三代標靶賀癌寧(T-DM1,Kadcyla)相繼問世,更讓原本如猛虎般難搞的HER2過度表達型乳癌,淪落成”畫虎不成反類犬”的窘態,轉性成為極有機會控制良好的乳癌型態,甚至平均存活時間私毫不遜於”好人好事”代表的管腔A型乳癌。
( 三) 誰是目前頭號難搞的乳癌?
乍聽之下,HER2過度表達型乳癌似乎猶如浪子回頭,那麼哪一種乳癌類型儼然成為目前頭號難搞的乳癌呢?
三陰性乳癌的定義,雌激素受體(ER)與黃體素受體(PR)皆為陰性,HER2受體亦為陰性狀態。傳統上我們都會認為檢查結果陰性,應該是相對比較好的狀態,然而在乳癌界的情況並非如此,甚至是恰好相反,三陰性乳癌從原本印象中的”大吉”翻轉成事實上的”大凶”,怎麼說呢?
顧名思義,雌激素受體(ER)、黃體素受體(PR)、HER2受體都屬於陰性狀態,就是三陰性乳癌。然而仔細思考這三者為何是陰性呢?其實三陰性乳癌的基因突變的狀況甚多、且甚為複雜,主要突變的驅動基因與其訊息路徑的關係極度複雜,而且完全不是傳統乳癌的賀爾蒙受體與HER2受體所導致的癌變。實際上這類乳癌存在著生長快速、容易對傳統化療有抗藥性、容易轉移至腦、肺部的特色;重要的是由於主要突變的驅動基因與其訊息路徑極度複雜,所以一直沒有任何專一性的標靶藥物可用。
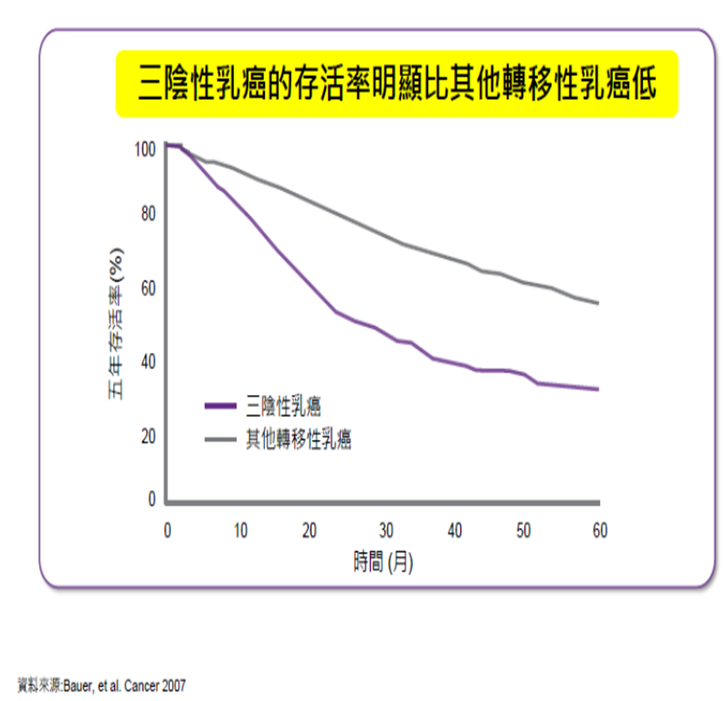
俗話說”可憐之人,必有可惡之處”。
正因為上述特性,所以三陰性乳癌其預後一直都是很不好的。其難搞程度雖然也是名列前茅,但過去與HER2過度表達型乳癌相比,還差了一大截。然而”時勢造英雄”, 在Slamon醫師發明HER2標靶治療藥物賀癌平後,情況變得截然大不同,難搞乳癌的教主換成了三陰性乳癌。根據研究指出,三陰性乳癌相較於非三陰性乳癌的死亡風險,竟然有高出4.3倍之多啊!
( 四) 複雜的管腔B型乳癌
令人好奇的是,最後一類的管腔B型乳癌情況如何呢?它們好搞嗎?還是也是很機車的呢?
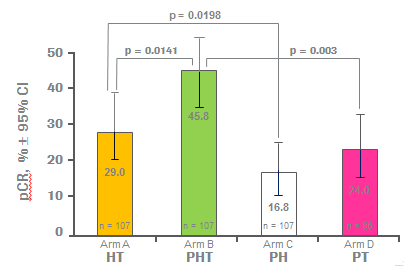
其實管腔B型乳癌是一群頗為複雜的族群,很難”一言以蔽之”就斷論其是否為難搞。根據西元2013年於美國臨床癌症醫學年會提出一項根據分析名為ATHENA(雅典娜)臨床試驗資料的報告指出,可以依據下列3大危險因子將晚期管腔B型乳癌進行分類;三大因子分別如下:
1.手術後至乳癌復發時間少於2年。
2.出現肝臟轉移或者有3個以上的器官轉移。
3.先前已經使用過Anthracyclin類或紫杉醇類化療。

該項研究發現,轉移性管腔B型乳癌有症狀且具備少於上述兩個危險因子者,或有症狀且有兩個危險因子者,以及有症狀且同時具有三個危險因子者,中位整體存活時間分別為32.9、22.1、15.9個月。也就是說晚期管腔B型乳癌如果有超過兩個危險因子,如果與只有兩個危險因子之晚期管腔B型乳癌者相比,其整體中位存活時間大約減少了10.8個月之多。由此可見,晚期管腔B型乳癌斷然不可全面一視同仁,應該思索其是否屬於難搞的乳癌,如果還能考慮疾病的其他特徵,是否帶有讓它”更為機車”的條件,例如3個以上的器官轉移、手術後至乳癌復發時間少於2年等。
( 五) 新名詞:HER2陰性高惡性轉移性乳癌
於是乎就有些極具眼光的臨床醫師,希望能夠藉由疾病的臨床特性與乳癌本身的生物特徵之相關資訊,界定出何人屬於預後甚差的乳癌族群。這群惡性度較高的乳癌族群,通常是高復發風險、病情進展較快,處理起來頗為棘手、存活率甚差、死亡率甚高的乳癌族群。目前迫切需要找出這群”最難搞”、”騎重機”的HER2陰性轉移性乳癌,然後找出最適合此一族群且最有效的個體化精準醫療。
目前個體化的精準醫療,往往採取”同病異治”的做法,頗有類似華佗之所以被稱為神醫的精隨。怎麼這樣說呢?
話說當年府中官吏倪尋、李延同時來找華佗就診,兩人都是頭痛發燒,病痛,而且癥狀完全相同。華佗卻說:”倪尋應該把病邪瀉下來,李延應當發汗驅病。”有人對這兩種不同療法提出疑問。於是華佗回答說:倪尋是外實症,而李延是內實症,所以治療他們也應當用不同的方法。’馬上分別給兩人服藥,第二天一大早兩人一同病好起床了。
對於乳癌患者,分析病人、疾病的臨床特性與本身乳癌的生物特徵相關資訊,將病患有效地分類,然後給予最適合且最有效的個體化精準醫療。這就是當年華陀同病異治理念的極致衍生,所以如何找出HER2陰性高惡性轉移性乳癌的特定族群,是解決”難搞”乳癌、”騎重機”乳癌的第一步。
(1) 魔鬼總是藏在細節裡
Arpino 教授希望從2012年至2014年的醫學資料庫Pubmed中,找到Her2陰性高惡性轉移性乳癌所具備充分實證等級的潛在預後危險因子,分別從病人、疾病的臨床特性與乳癌生物特徵之相關資訊介入,結果最後找到影響Her2陰性高惡性轉移性乳癌存活的六大危險因子,而且這六者都屬於臨床上證據等級最高的。如下列所示:
| Her2陰性高惡性轉移性乳癌的六大危險因子 |
| 1.存在有內臟器官轉移(visceral metastases) |
| 2.轉移器官數 (number of metastatic sites) 3個以上 |
| 3.無病間期(手術後至轉移復發的間隔期) (disease-free interval ) 少於2年 |
| 4.循環腫瘤細胞數量( presence of CTCs)≧5 per 7.5 ml |
| 5.三陰性 (triple-negative disease)乳癌 |
| 6.腫瘤細胞分化級數( tumor grade ):高度惡性 |
根據其分析資料指出,具有充分實證研究發現的患者出現肝、肺轉移或大於三處器官轉移者,其死亡風險提高了2.47倍!另外,無病間期(手術後至轉移復發的間隔期) 少於2年者相較於無病間期大於或等於2年者,死亡風險提高了2.7倍!
台灣也有類似的資料,林口長庚醫院乳癌團隊為了辨識哪些危險因子可用來預測乳癌病情發展,特別將12年的時間(西元2000-2012年)收治的1763名轉移性乳癌患者,其中1224位有癌症遠端轉移者的臨床診治資料,分析其存活情況;並進一步分析Her2陰性高惡性乳癌的危險因子,預測其轉移後2年內死亡風險。
林口長庚醫院乳癌團隊的研究結果,發現包括轉移至腦、肝、肺而有明顯病徵;轉移部位超過3處、術後2年內即復發,以及年齡大於70歲、三陰性乳癌等,都是影響乳癌患者預後及存活的重要危險因子。基本上,林口長庚醫院對於高惡性晚期乳癌的預後因子的分析,與分析較為廣泛且嚴謹的Arpino 教授發表於知名國際期刊” Breast”的研究發現,頗有”英雄所見略同”之感,大體上也是以有內臟器官轉移、3個以上的轉移器官數、無病間期(手術後至轉移復發的間隔期)少於2年、三陰性乳癌等為主要危險因子,然而有越多的危險因子存在,其Her2陰性高惡性轉移性乳癌的預後也越差。
中山醫學大學附設醫院乳房及內分泌外科姚忠瑾醫師也曾經提到,乳癌的發展,有的腫瘤像彩椒,雖然大顆,但不嗆辣;有的則像朝天椒,體積雖小,卻辣得讓人噴淚。這類Her2陰性高惡性乳癌就像朝天椒,小小一顆,即使早期發現,但因為這類腫瘤發展快速,一下子就轉移,復發的機會較高,三陰性亡死亡率也較高。
(2) Her2陰性高惡性轉移性乳癌治療的窘境
當我們已經釐清如何界定Her2陰性高惡性轉移性乳癌的定義,以及如何藉由危險因子的多寡,對Her2陰性高惡性轉移性乳癌的預後進行評估,接下來就是擬定針對Her2陰性高惡性轉移性乳癌的有效戰略。
目前醫學界對於轉移性乳癌的治療目標,控制腫瘤體積、緩解腫瘤症狀以及延長疾病無惡化存活時間為首要目標,如此才有機會提供病人達到最佳生活品質的次要目標,長期的目標則延長病患整體存活時間。傳統上對於高惡性轉移性乳癌的最佳策略,說穿了只有全身性化療,姑且不論全身性化療的毒性與耐受性如何,如果討論其Her2陰性高惡性轉移性乳癌的化療成績,可能要令許多專業人士大吐苦水,第一線化療的疾病控制時間,單一藥物的化療往往只有4-6個月的疾病控制時間,而合併兩種以上的化療藥物治療也只有6-8個月;至於第一線化療的有效反應率,則不超過25%。
對付這群難搞、病情進展迅速、腫瘤範圍較大的Her2陰性高惡性轉移性乳癌,傳統第一線治療的化療,看來不只是不足,而且是極為危險的治療方式,單獨化療對於病情的控制不佳,連對付轉移性乳癌的控制腫瘤體積、緩解腫瘤症狀以及延長疾病無惡化存活時間的首要目標,都表現得”二二六六”、不盡理想,如此更遑論達到病人最佳生活品質的次要目標,以及延長病患整體的存活時期的長期目標。
(3) 翻轉Her2陰性高惡性轉移性乳癌的治療成績
對於這樣的困境,我們真的只能坐視嗎?還是可以有機會來拚個翻轉呢?
到目前為止,化療仍然是這群Her2陰性高惡性轉移性乳癌的最佳策略,而想要改變全身性化療病情控制不佳的窘境,可以先從改善腫瘤體積的控制、腫瘤症狀的緩解著手,如此可以水到渠成地延長疾病無惡化的存活時間。這樣的思維確實合理,然而可行嗎?
當癌細胞增生到一個階段的時候,會啟動腫瘤血管新生(Angiogenesis)的機制,讓腫瘤周遭正常的血管增生至腫瘤處,腫瘤會因此獲得從血管而來的大量養分、氧氣的補給,也讓腫瘤因為血管幹道的導入,幫助其進行血行性的轉移。然而,腫瘤本身及其周遭的血管,結構、特性都大異於正常的血管,且血管管壁並不完整,反而是管壁上有許多裂縫與破洞,無形間造成腫瘤血管通透性增加,也因此造成大量組織液從腫瘤血管破損的管壁滲出到腫塊內,造成腫瘤內間質壓力的提高,導致腫瘤更形缺氧、癌細胞內環境更偏酸性,如此反而會壓制了腫瘤周遭微環境的抗癌免疫細胞,造成腫瘤所在處局部免疫功能的顯著下降。
再者,腫瘤血管管壁裂縫與破洞頻繁的情形,也會使得原本要從血管運送至腫瘤處撲殺癌細胞的化療藥物,在運送過程中就被迫從血管管壁大量流失,造成最後至癌細胞的有效化療濃度大打折扣,導致化療”CP值”驟降,成為相對無效的化療。然而已經有許多學者發現,上述這些情形高度存在於三陰性的乳癌, 甚至更廣泛存在於高惡性轉移性乳癌。也正因為這些特性,讓高惡性轉移性乳癌病情進展快速、臨床處理起來頗為棘手,第一線全身性化療的有效反應率不超過25%,存活率甚差。
(4) 解鈴還須繫鈴人
看來想要翻轉Her2陰性高惡性轉移性乳癌臨床治療困境,可能要從改變腫瘤血管做起,讓腫瘤血管異乎正常血管的特性,來個撥亂反正,讓其正常化。既然一切都是腫瘤血管新生(Angiogenesis)機制啟動所造成的,何嘗不讓我們來個反轉,抑制腫瘤血管新生?
而抑制腫瘤血管新生的首推方法,就是應用抑制腫瘤血管新生的標靶藥物,現成已經可以用於乳癌的抑制腫瘤血管新生之標靶藥物,首選就是癌思停(bevacizumab, Avastin)。
癌思停也真的不失所望,在臨床前期的大量研究發現,癌思停確實能夠讓腫瘤血管正常化,改變腫瘤血管通透性,降地腫瘤內的間質壓力,如此便可以提高至癌細胞的有效化療濃度,增加原本化療的有效率;再者,也因為腫瘤血管正常化,使得腫瘤內的血液灌流增加,改善癌細胞內環境缺氧與偏酸性的環境,如此會刺激腫瘤周遭微環境的抗癌免疫細胞,造成腫瘤所在處局部免疫功能的顯著加強,減少癌細胞使壞的本錢。
癌思停的基礎研究累積資訊,對我們臨床上處理Her2陰性之高惡性轉移性乳癌,想要改善全身性化療的有效率,改善腫瘤體積的控制與腫瘤症狀的緩解,進而比單獨化療更能夠延長疾病無惡化的存活期,似乎提供了一線曙光。針對Her2陰性高惡性轉移性乳癌,於傳統治療策略之化學治療基礎上,再加上癌思停,或許有可能讓Her2陰性高惡性轉移性乳癌目前僅有化療一途、且是第一線治療的頹勢,有機會拚翻轉。
( 六) HER2陰性高惡性轉移性乳癌 bevacizumab癌思停可行乎?
一項名為E2100的臨床試驗率先發難。
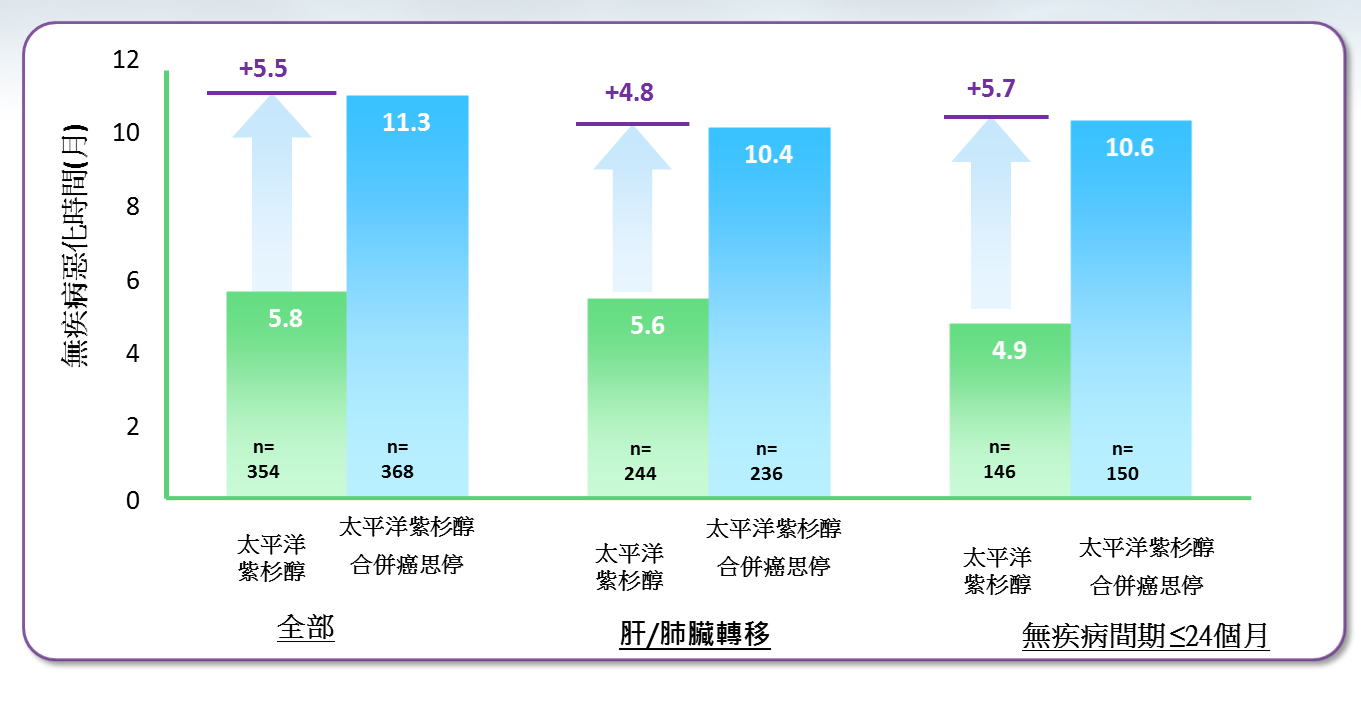
這是化療太平洋紫杉醇(Paclitaxel)加上癌思停用於轉移性乳癌初試啼聲的代表作。結果發現第一線使用太平洋紫杉醇化療加上癌思停可以讓疾病控制時間高達11.3個月,相較於第一線只使用化療太平洋紫杉醇而言,降低了52%疾病惡化的風險。如果分別於三陰性乳癌與荷爾蒙受體陽性乳癌族群來看,化療太平洋紫杉醇加上癌思停組與只使用化療太平洋紫杉醇組相比,其疾病控制時間於三陰性乳癌族群分別是10.6與5.3個月(約增加100%的疾病控制時間);而荷爾蒙受體陽性乳癌族群分別是12.1與7.4個月(約增加64%的疾病控制時間)。
如果再從肝/肺臟轉移的族群分析,化療太平洋紫杉醇加上癌思停組與只使用化療太平洋紫杉醇組相比,其疾病控制時間分別是10.4與5.6個月(約增加86%的疾病控制時間); 如果再從無疾病間期少於2年的族群分析,化療太平洋紫杉醇加上癌思停組與只使用化療太平洋紫杉醇組,其疾病控制時間於三陰性乳癌族群分別是10.6與4.9個月(約增加116%的疾病控制時間)。化療太平洋紫杉醇加上癌思停組與只使用化療太平洋紫杉醇組相比,其腫瘤有效反應率分別是49%與22%(約增加123%的有效反應率);如果從三陰性乳癌族群與荷爾蒙受體陽性乳癌族群去分析,化療加上癌思停確實可以增加有效反應率分別為95%與125%。然而比較為令人遺憾的是,無論如何分析,化療太平洋紫杉醇加上癌思停組比起只使用化療太平洋紫杉醇組之整體存活時間,都沒有差異。
接下來的AVADO臨床試驗,則是仿效E2100的臨床試驗,只是演男主角的角色,從太平洋紫杉醇換做歐洲紫杉醇。結果發現第一線使用化療歐洲紫杉醇(Docetaxel)加上癌思停已經可以讓疾病控制時間高達了10個月,相較於第一線只使用歐洲紫杉醇化療而言,可以降低33%疾病惡化的風險;加上癌思停可以使有效反應率從46%增加為64%。同樣的是,歐洲紫杉醇化療加上癌思停組比起只使用化療歐洲紫杉醇組的整體存活時間,還是沒有差異。其後類似的研究RIBBON-1,所得到的研究結果也相去不遠。
鑒於上述三項的研究結果,於是乎有一個多中心的研究,在探討臨床實務上第一線使用紫杉醇化療基礎上,再加上癌思停的結果如何?首先是紫杉醇化療加上癌思停的安全性部分,3度以上高血壓約4%、3度以上蛋白尿約1.7%、3度以上栓塞事件約3.2%、3度以上傷口癒合併發症約0.6%。紫杉醇化療加上癌思停之有效反應率為55%,其中18%達到腫瘤完全緩解,而疾病控制時間也高達了9.5個月。
對於轉移性乳癌病患使用化療的準則,無論是第一版、第二版,還是最新的第三版晚期乳癌(ABC)國際治療共識,都一再地指出續貫式使用單一藥物之化療是比較推薦的方式。然而對於病情進展快速,或者是有致命性的內臟器官轉移者,或者是需要迅速控制病情或症狀者,都建議合併兩種以上藥物的治療模式。所以對於高惡性轉移性乳癌目前國際的共識,再加上上述臨床試驗的分析,都可以看出單一化療藥物搭配癌思停的治療模式,應該是非常合適且有效的第一線個體化治療,如此真的足以改善原本單一化療的緩解,進而與單一化療相比,更可以延長疾病無惡化的存活時間,但卻沒有達到延長病患整體存活時間的長期目標。
(1) 歐美衛生主管機關的看法迥異
也正因為許多的研究都無法證明癌思停的加入,確實對於轉移性乳癌患者可以達到延長病患整體存活時間的長期目標;再加上癌思停的投入,確實也造成轉移性乳癌的醫療費用頓時高漲。所以全世界衛生主管機構對於癌思停是否應准許使用轉移性乳癌的做法,產生南轅北轍的情形。西元2011年美國與加拿大衛生主管機構撤銷了癌思停使用於轉移性乳癌的適應症許可,反觀歐盟與台灣至今仍然准許癌思停可以使用於轉移性乳癌的治療,只是截至2016年,全民健保仍然未核准給付癌思停於轉移性乳癌的治療。
縱使美國與加拿大衛生主管機構於西元2011年撤銷了癌思停使用於轉移性乳癌的適應症許可,然而美國兩大癌症治療共識的擬定者NCCN與ACS,仍然於轉移性乳癌治療指引的共識文件中,明白表列對於”特定的”轉移性乳癌族群,仍然建議應該搭配癌思停的治療。這是一個頗為玩味的場景,美國最高衛生行政主管機關明文取消了癌思停使用於轉移性乳癌的適應症許可,然而卻在臨床醫師奉為臨床醫療圭臬,以及私人醫療保險給付參考的NCCN與ASC轉移性乳癌治療指引,還是建議癌思停應該可以使用於轉移性乳癌,只是要限於特定的族群。
仔細想想,似乎美國與加拿大最高衛生行政主管機關對於癌思停是否應該准許使用於轉移性乳癌,可能的考量是基於醫療以外的因素,至於實情為何則不得而知。然而人命關天,歐盟與台灣從醫療端卻是從專業考量去審視癌思停於轉移性乳癌的角色。不管孰是孰非,有一個極為重要的課題,就是對於”特定的”轉移性乳癌族群,仍然建議應該搭配癌思停的治療,何種族群是NCCN與ACS治療共識中的”特定的”轉移性乳癌族群呢?
舉個例子,53歲女士,一發現就是左側乳癌同時出現肺部、肝臟的多處轉移與骨頭多處轉移,其乳癌組織型態為管腔B型,也就是HER2陰性,荷爾蒙受體陽性,這完全符合於我們前面屢屢提及的Her2陰性高惡性轉移性乳癌的特色。於是在第一線即給予化療太平洋紫杉醇加上癌思停,半年後骨頭與肺部病灶全部消失,肝臟轉移病灶也消失80%,之後改用截瘤達(capecitabine, Xeloda) 繼續加上癌思停做為維持治療,8個療程後評估,腫瘤全部消失。(圖示)
(2) 別讓好”人”離開
西班牙的乳癌治療專家們,臨床上也發現了Her2陰性高度惡性乳癌這群”特定的”轉移性乳癌族群,對於第一線化療加上癌思停,爾後繼續使用癌思停做為維持治療,直至病情惡化為止的治療模式,臨床獲益是最大的。所以這群西班牙的乳癌治療專家們於西元2015年的Current Oncology醫學期刊中特別撰述專文,明白建議高度惡性或是預後不佳的Her2陰性乳癌族群,應該於第一線治療中建議癌思停的加入,不應該受限於經濟因素的考量。該文中專家也認為如果轉移性乳癌第一線就不考慮使用癌思停,反而會喪失了癌思停對於乳癌的潛在益處,因為癌思停只適合使用於Her2陰性轉移性乳癌的第一線。而且專家們也認為Her2陰性轉移性乳癌病患需要第一線使用化療之時,就沒有任何臨床理由去限制癌思停只能使用於轉移性乳癌的特定族群。所以,可以看出Her2陰性高惡性轉移性乳癌臨床上確實有需要於第一線就使用化療,然而在此前提下,不該因為其他非醫療因素,如經濟考量,去放棄第一線使用癌思停,如此反而會因此喪失了癌思停對於Her2陰性高惡性轉移性乳癌的潛在臨床益處。
(3) 從哪裡跌倒就從哪裡站起來
誠如先前提到的,縱使美國與加拿大衛生主管機構於西元2011年撤銷了癌思停使用於轉移性乳癌的適應症許可,然而歐盟至今還是核准癌思停可以使用於轉移性乳癌。根據統計,歐洲5國(英國、德國、法國、義大利和西班牙)是最常使用於Her2陰性轉移性乳癌的第一線治療方案是太平洋紫杉醇加上癌思停,這種臨床上普遍使用癌思停的現象,讓許多人非常好奇。
既然美國與加拿大衛生主管機構撤除癌思停使用於轉移性乳癌的適應症,最直接的理由就是諸多大規模臨床試驗證實如此做法,並沒有較傳統化療更能改善整體存活時間的臨床意義。而歐洲5國竟然無視於此項結果,不只繼續核准癌思停可以使用於轉移性乳癌,而且於現實世界中的臨床業務上,太平洋紫杉醇加上癌思停更是最常使用於轉移性乳癌的第一線治療方案。於是乎有了一個重要的臨床資料分析的研究報告,去探討太平洋紫杉醇加上癌思停於實際的臨床業務中,是否有如過去臨床試驗所揭露的,癌思停的導入會比起單獨太平洋紫杉醇的第一線治療,竟然還是完全無法延長病人整體存活時間。
(4) 愛情與麵包經常是不可兼得
許多情況法國人都顯露出浪漫愛幻想的一面,然而關於探討第一線太平洋紫杉醇加上癌思停於Her2陰性轉移性乳癌治療的臨床業務,是否有延長病人整體存活時間的臨床意義,法國人積極表現出極端務實且嚴謹的另外一面。一項ESME(Epidemiological Strategy and Medical Economics research program,流病策略及醫療經濟研究計劃)探討癌思停於Her2陰性轉移性乳癌治療在真實臨床業務中的研究,此項研究由法國癌症研究團體 Unicancer 所發起,是一項回朔性的研究,分析 了西元2007 至 2013 年間在法國18家癌症中心接受第一線治療的HER-2陰性轉移性乳癌病人, 共計3426人。病人分成兩組,其中1299 人接受太平洋紫杉醇治療, 而2127接受太平洋紫杉醇加上癌思停的治療。該研究目標是兩組整體存活時間的差異。
該項研究結果已然發表在西元2016年的Annual Oncology醫學期刊。首先,就整體存活時間而言,太平洋紫杉醇加上癌思停的治療組與太平洋紫杉醇治療組相比, 兩者分別是27.7與19.8個月,亦即太平洋紫杉醇加上癌思停的治療確實明顯地比起單獨太平洋紫杉醇治療,整整延長了7.9個月的整體存活時間,降低了33%的死亡風險。分別於三陰性乳癌與Her2陰性且荷爾蒙受體陽性乳癌族群來看,太平洋紫杉醇加上癌思停的治療確實分別降低了33%與38%的死亡風險。
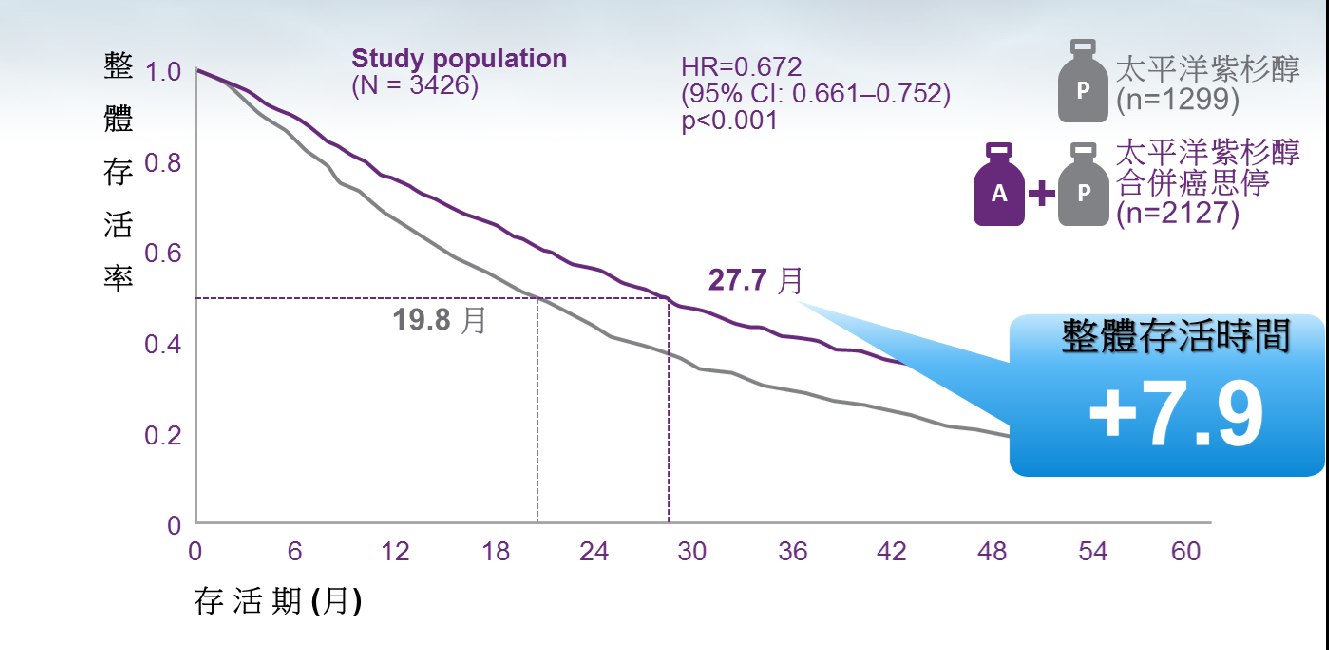
而疾病控制時間方面,太平洋紫杉醇加上癌思停的治療組與太平洋紫杉醇治療組相比, 兩者分別是8.1與6.4個月,太平洋紫杉醇加上癌思停的治療確實明顯地比起單獨太平洋紫杉醇治療,整整延長了1.7個月的疾病控制時間,降低了26%的疾病惡化的風險。這個來自於平常業務的回溯性分析,藉由來自法國18家癌症中心的臨床資料庫的探討,而且分析個案數眾多,可以降低因為選擇個案分析所衍生的誤差,是一個極富參考性、又合乎現實執行面的研究數據。如此可以看出高惡性轉移性乳癌的部分,使用太平洋紫杉醇加上癌思停的第一線治療,不僅較傳統單一太平洋紫杉醇化療,可以改善疾病控制時間,又被首度證實確實可以延長了整體存活時間。
另外一個值得探討的問題就是,癌思停的基礎研究確實證明其可以有效地協助處理Her2陰性惡性轉移性乳癌,可以改善全身性化療的有效率,進而改善腫瘤體積的控制與腫瘤症狀的緩解,延長疾病無惡化的存活時間。
(5) Her2陰性高惡性轉移性乳癌 最佳第一線治療組合為何?
針對Her2陰性高惡性轉移性乳癌,於傳統治療策略之化學治療基礎上再加上癌思停,確實會讓Her2陰性高惡性轉移性乳癌僅有化療做為第一線的頹勢,整個翻轉了。然而太平洋紫杉醇加上癌思停真的是最佳的第一線治療嗎?其他化學治療藥物的搭配會比較差嗎? 根據TURANDOT(杜蘭朵)的臨床試驗,發現太平洋紫杉醇加上癌思停與截瘤達加上癌思停的第一線治療比較起來,疾病控制時間方面的數據分別為12.7與8.4個月,這項結果確認了HER2陰性轉移性乳癌的第一線癌思停治療之搭檔的選擇,太平洋紫杉醇至少優於截瘤達。這點與歐洲五國的調查發現,太平洋紫杉醇加上癌思停是最常使用於Her2陰性轉移性乳癌的第一線治療方案結果,呈現互相輝映的效果。
至於為何太平洋紫杉醇加上癌思停真的是Her2陰性高惡性轉移性乳癌最佳的第一線治療嗎?
E2100的臨床試驗選擇的是每週太平洋紫杉醇的化療搭配癌思停,而E2100的結果明顯地優於孿生兄弟AVADO的臨床試驗結果。首先就疾病控制時間方面,E2100試驗的每週太平洋紫杉醇的化療搭配癌思停會較對照組之太平洋紫杉醇,增加了5.5個月的疾病控制時間,而AVADO臨床試驗的化療選擇是每3週一次的歐洲紫杉醇,其疾病控制時間方面,每3週一次的歐洲紫杉醇搭配癌思停會較對照組之每3週一次的歐洲紫杉醇,則只有增加了2.9個月的疾病控制時間。目前根據台大腫瘤醫學部盧彥申醫師的相關研究,發現癌思停可以啟動腫瘤血管正常化的機制,然而腫瘤血管正常化有其特殊的作用時間點,通常於癌思停給予後24-48小時後,腫瘤血管正常化才逐漸開啟,於此腫瘤血管正常化的作用時間內,進行化療藥物的給予,將使得腫瘤血管正常化產生加強化療療效的成績最為優質化。
而每週給予之太平洋紫杉醇化療搭配癌思停,特別是每一療程的第8與第15天的太平洋紫杉醇注射,恰巧落在癌思停啟動腫瘤血管正常化的作用時間,而Her2陰性之高惡性轉移性乳癌是乳癌中腫瘤血管異常化情形最為嚴重的一群,也是最需要腫瘤血管正常化來挽回化療控制成績不佳的劣勢。無怪乎Her2陰性高惡性轉移性乳癌使用第一線癌思停治療的最佳拍檔會是太平洋紫杉醇,而不是截瘤達或是歐洲紫杉醇。
林女士,11年前罹患了乳癌,手術後服用了抗荷爾蒙藥物10年,今年右上腹悶痛日益加劇,結果出現了肝臟全面被癌細胞給佔據了,而且骨骼多發性的癌細胞擴散,切片報告更跌破眼鏡,發現乳癌細胞從管腔A型轉性為三陰性,之後腹水、黃疸、肝衰竭、骨頭劇痛陸續出現,情急之下給予太平洋紫杉醇搭配癌思停治療,歷經4個月的療程,腫瘤病灶近95%消失,而且沒有不舒服的症狀。
(6) 台灣有近4千乳癌友 需要抗癌新策略
針對轉移性乳癌的治療,往往需要有多角度的考量。目前估計台灣乳癌已經有遠端轉移且仍在治療的病人大約是8200位,其中約有6150位為Her2陰性乳癌,這當中約有3800位在臨床上被定義為「Her2陰性高惡性轉移性乳癌」,這類乳癌是所有乳癌中最具挑戰性的次族群,不但病情變化快速,而且預後也最差。目前每4位Her2陰性的轉移性乳癌患者,就有3位接受傳統化療的控制效果不佳,導致臨床上需要更多的抗癌新策略。
雖然殺雞焉用牛刀!但打硬仗一定要有好武器,最好還是火力強大的武器相佐。根據「美國NCCN癌症治療指引」所提及的轉移性乳癌常見之治療藥物中,目前可以用於Her2陰性高惡性轉移性乳癌的血管新生抑制劑,以腫瘤血管的內皮細胞為標靶,利用抗血管新生標靶治療藥物來抑制血管內皮細胞的增生,進而使腫瘤內血管無法新生,達到抑制腫瘤生長的效果,增加傳統化療的控制效果。
針對這群Her2陰性高惡性的轉移性乳癌患者,目前最新的法國臨床研究顯示,第一線使用太平紫杉醇化療合併血管新生標靶藥物癌思停,較單一使用太平紫杉醇的治療,雖然只有增加了1.7個月的疾病控制時間,但卻可以大大地延長高達7.9個月的整體存活時間,而且可以大幅緩解患者因為病情進展快速所造成的身心痛苦,做為臨床治療Her2陰性高惡性轉移性乳癌的有效武器。
(七)演講主題 : 高惡性轉移性乳癌的治療新策略
台中醫院腫瘤中心/台中市全方位癌症關懷協會理事長
陳駿逸 醫師 主講
參考文獻:
- NEJM 2011;344:787-792
- A 10-year follow-up of triple-negative breast cancer patients in Taiwan. Japanese journal of clinical oncology. 2012;42(3), 161-167.
- High independent prognostic and predictive value of circulating tumor cells compared with serum tumor markers in a large prospective trial in first-line
- chemotherapy for metastatic breast cancer patients. Ann Oncol 2012;23: 618e24.
- A prognostic factor (pf) index for overall survival in a Her2-negative endocrine-resistant metastatic breast cancer (mbc) population: analysis from the ATHENA trial [abstract 555]. 2013 ASCO Annual Meeting
- Features of aggressive breast cancer.Breast. 2015 Oct;24(5):594-600
- Response to chemotherapy is a major parameter-influencing long-term survival of metastatic breast cancer patients. Ann Oncol 2001;12:231e7
- Construction and validation of a practical prognostic index for patients with metastatic breast cancer.
- J Clin Oncol 1998;16:2401e8
- Use of bevacizumab as a first-line treatment for metastatic breast cancer. Curr Oncol. 2015 Apr;22(2):e51-60
- Paclitaxel plus bevacizumab or paclitaxel as first-line treatment for HER2-negative metastatic breast cancer in a multicenter national observational study. Ann Oncol. 2016 Sep;27(9):1725-32.
陳駿逸醫師目前擔任癌症中醫與西醫臨床治療醫師,著有”擊退癌疲憊 醫師該告訴你的癌後養生術”(康健出版),專職中西醫結合癌症治療與癌友關懷之公益活動,同時熱心致力於正確癌症照護資訊之推廣與傳遞,其所創建之台中市全方位癌症關懷協會(http://www.cancerinfotw.org ),乃是專業照護人員、社會賢達貢獻所學,所建構的癌症診療與照護資訊平臺。
此處文章乃是醫療照護資訊的整理,請勿引據文章內容自行採取醫療決定;如有臨床治療之需求,建議還是應該尋求專業醫療人員的協助。如有任何謬誤或建議,懇請不吝指教。
